视网膜毛细血管血管瘤



 流行病学
流行病学
 病因
病因
 发病机制
发病机制
 临床表现
临床表现

 实验室检查
实验室检查
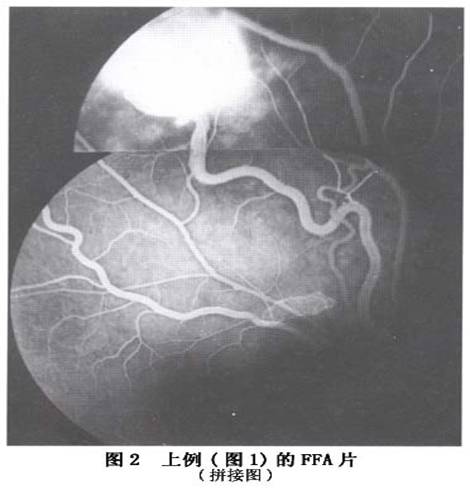
 其他辅助检查
其他辅助检查
 诊断
诊断
 鉴别诊断
鉴别诊断
 治疗
治疗
 预后
预后
 预防
预防
轻触这里
关闭目录